El único sistema integral de servicios de salud privada en México. 27 hospitales a nivel nacional con los mejores especialistas y tecnología de punta. Más de 30 años de experiencia en atención hospitalaria.

Con más de 55 especialidades médicas, ofrecemos servicios desde primer contacto hasta servicios de alta especialidad, para cuidar de cada uno de nuestros pacientes en cualquier etapa de su vida.
Conoce más
Nuestra área de Apoyo Respiratorio permite la atención especializada para enfermedades respiratorias y trastornos pulmonares, así como la terapia respiratoria. Nuestro equipo de especialistas en neumología y cuidado respiratorio brinda una amplia gama de servicios, incluyendo diagnóstico, tratamiento y rehabilitación pulmonar.
Disponible en: Ciudad de México · Puebla y 10 más
El Banco de sangre de Hospital Ángeles es confiable y seguro, contribuye a salvar vidas con nuestra avanzada infraestructura y equipo médico especializado.
Disponible en: Ciudad de México · Huixquilucan y 15 más
Prevención médica para las personas que requieran algún tipo de inmunización (vacunas); o que estén ante la necesidad de viajar a otros países y saber cuáles son las recomendaciones y cuidados a seguir para su tranquilidad y protección.
Disponible en: Huixquilucan · Cd. Juárez

Ofrece mecanismos de adaptación al paciente hospitalizado a través de apoyo emocional y acompañamiento durante el proceso de duelo, enfermedad o estancia hospitalaria, con el fin de atender sus necesidades bajo una visión integral.
Disponible en: Ciudad de México
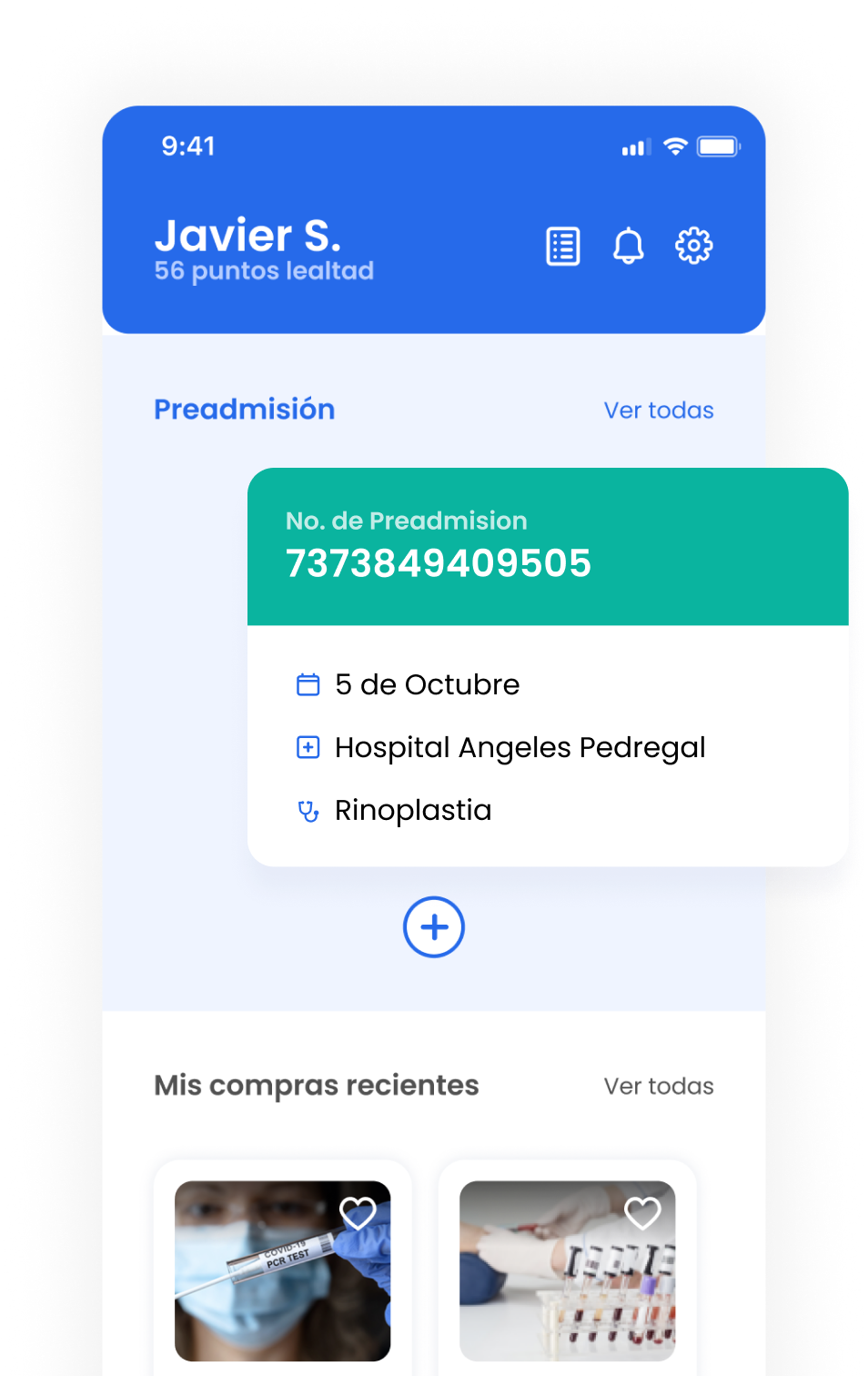
La app que tu salud necesita.



La app que tu salud necesita.



Nuestro objetivo es brindar una opción segura y confiable para el diagnóstico y tratamiento de diversos padecimientos.
Hospitales Angeles, a la vanguardia en tecnología, cuenta con el Centro de Cirugía Robótica.
Ver informaciónContamos con 26 hospitales en todo el país para cuidar tu salud como
nadie más lo hace.
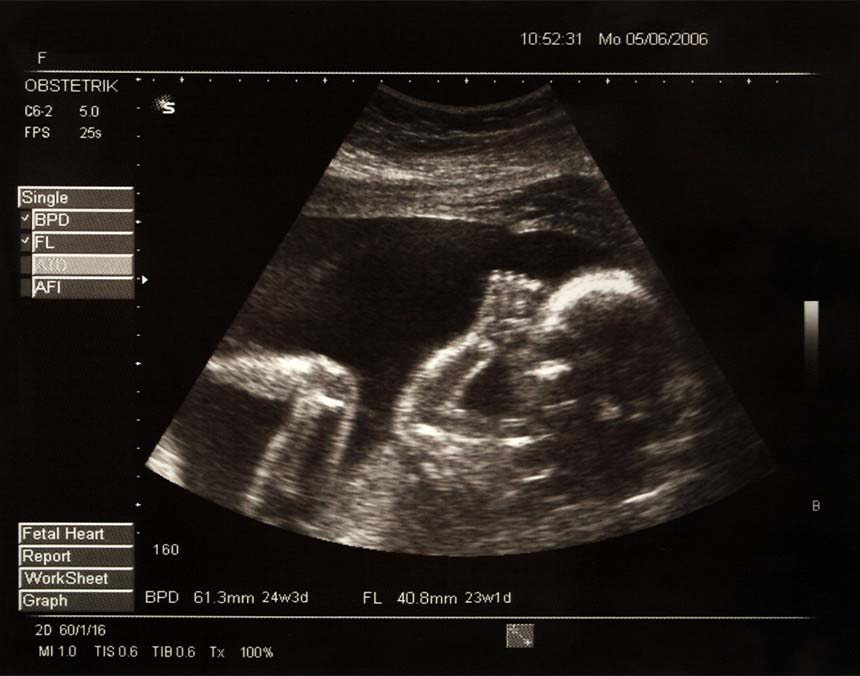
Es importante realizarlo durante el embarazo para saber que todo está correctamente.

Sus síntomas pueden variar en intensidad y duración.
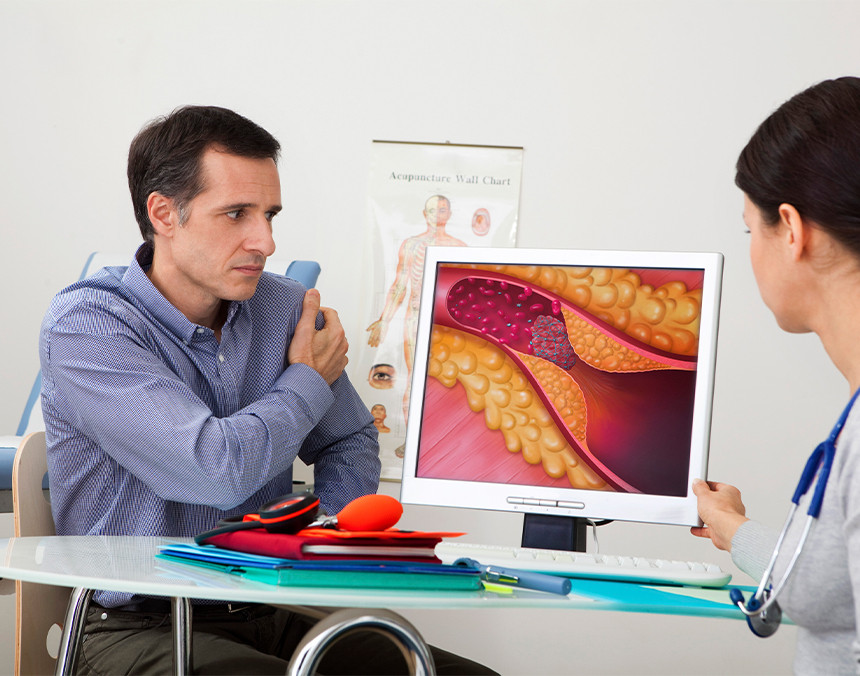
Los niveles elevados de colesterol malo aumentan el riesgo de desarrollar una enfermedad cardiovascular.